În prezent, există un mare entuziasm în industria celulelor stem cu privire la potențialul celulelor stem mezenchimale (MSC) de a trata complicațiile respiratorii ale pacienților bolnavi acut cu COVID-19. De la începutul pandemiei, zeci de noi studii clinice au fost înregistrate, care vor folosi MSC pentru tratarea diagnosticelor COVID-19 de pneumonie sau sindrom de respiro respiratorie acută (ARDS) 10 . Companiile care produc produse MSC își împart eforturile de scriere între FDA IND pentru studii clinice, FDA Autorizații de utilizare de urgență (EUA) și comunicate de presă, în diferite proporții.
Sugerăm că un rol mai de succes pentru MSC nu poate fi faza acută a bolii COVID-19, ci faza ulterioară de a ajuta supraviețuitorii să recupereze funcția pulmonară completă. Deși COVID-19 este un nou tip de boală virală, se acumulează dovezi că unii supraviețuitori ai COVID-19 au cicatrici semnificative ale plămânilor lor, care se numește fibroză. Supraviețuitorii de coronavirus pot avea fibroză, fie ca urmare a bolii în sine, fie din boala înrăutățită prin utilizarea de ventilatoare pentru a ajuta respirația lor. Sugerăm că tratarea supraviețuitorilor de COVID-19 pentru fibroza pulmonară în ambulatoriu ar putea fi o aplicare mai fezabilă și mai eficientă a MSC în numele pacienților COVID-19.
În restul acestui blog, trecem peste probele pentru fibroză la supraviețuitori de COVID-19, explicăm paradoxul fibrozei întâlnit în timpul respirației asistate de ventilator, explorăm dovezile preclinice conform cărora MSC poate trata fibroza pulmonară, examinăm studiile clinice anterioare și publicațiile care a folosit terapia MSC pentru tratarea fibrozei pulmonare, examinăm considerentele practice ale proiectării terapiei MSC pentru pacienții cu COVID-19 și, în sfârșit, încheiem cu un apel la acțiune.

James Cai este un asistent medic care a avut ghinionul de a fi primul pacient din New Jersey care a testat pozitiv COVID-19. Povestea experiențelor sale la Centrul Medical al Universității Hackensack a fost spartă pentru prima dată de MedPage Today și complet cronicizată în New York Times. Când a fost internat pentru prima dată la spital, un tomograf al plămânilor lui Cai a arătat o zonă de umbrire pe care radiologii o descriu drept „opacitatea sticlei măcinate”. Știm acum că aceasta este o caracteristică caracteristică a scanărilor CT pulmonare ale pacienților COVID-19 . Când Cai a făcut o tomografie repetată cinci zile mai târziu, opacitățile au proliferat atât de rapid încât a pierdut aproape 40% din funcția pulmonară.
James Cai a reușit să supraviețuiască COVID-19 fără a fi intubat pe un ventilator mecanic. Dar când a fost externat în cele din urmă după 20 de zile în spital, a plecat acasă cu oxigen. „Am degetele încrucișate că plămânii îmi vor reveni”, a spus Cai pentru NY Post într-un mesaj text pentru că era prea slab pentru a vorbi la telefon … Cai a spus că există șanse ca fibroza pulmonară să poată cauza probleme în viitor. Medicii săi nu sunt în stare să-i spună dacă plămânii lui deteriorați își vor recupera vreodată .
Acest tip de poveste, în care un pacient supraviețuiește COVID-19, dar este lăsat debilitat de fibroza pulmonară, nu este rar. Un alt pacient cu profil înalt, cu o experiență similară, este avocatul David Lat, care a scris despre urmările celor șase zile pe un ventilator pentru Washington Post. „Am alergat maratoane; acum nu pot să traversez o cameră sau să urc un zbor de scări fără a fi înfășurat. ” O altă supraviețuitoare, Fiona Lowenstein, a început un grup de asistență online pentru pacienții cu COVID-19. Ea spune că „Un val de supraviețuitori bolnavi cronici și cu vindecare lentă este o inevitabilitate pentru care putem și trebuie să ne pregătim.”
De la începutul pandemiei coronavirusului, am auzit reportaje nesfârșite despre necesitatea disperată a mai multor ventilatoare pentru a trata pacienții cu suferință respiratorie de la COVID-19. În mod ironic, aceleași ventilatoare care salvează vieți cauzează, de asemenea, leziuni pulmonare. „Ventilația mecanică este cea mai importantă terapie de susținere pentru pacienții cu ARDS, dar poate induce sau agrava leziuni pulmonare – o entitate denumită leziune pulmonară indusă de ventilator (VILI)”.
Un grup de cercetare din Toronto, Canada, a inventat sintagma „paradoxul fibrozei” pentru a descrie cerințele conflictuale de tratare a pacienților cu sindrom de distres respirator acut (ARDS). Afecțiunea ARDS prezintă un amestec de modificări ale mucoasei plămânilor, care poate include sau nu fibroza. Pacienții cu ARDS necesită adesea asistență la respirație de la un ventilator mecanic. Cu cât fibroza are mai mulți pacienți, cu atât este mai prelungit timpul ventilatorului mecanic, ceea ce duce la mai multă fibroză din VILI. „Mulți pacienți cu ARDS supraviețuiesc în faza acută, dar ulterior continuă să moară, adesea cu dovezi de fibroză pulmonară semnificativă”. Studiile efectuate asupra pacienților ARDS au constatat că prezența fibrozei corelează cu rezultatele slabe.
Consideratii practice
Supraviețuitorii coronavirusului, pe care cuvintele cheie „fibroză pulmonară” vor fi îngroziți pentru a găsi numeroase rezultate ale căutării care prevăd o supraviețuire medie de 3-5 ani după diagnostic. Acest lucru este înșelător, deoarece această statistică este pentru fibroza pulmonară idiopatică 43-46 . Diferitele site-uri web despre afecțiunile pulmonare trebuie să își actualizeze materialele educaționale pentru a reflecta faptul că nu este cunoscut prognosticul pentru fibroza post-COVID-19. Supraviețuitorii nu ar trebui să primească un mesaj implicit că fibroza lor este o condamnare la moarte.
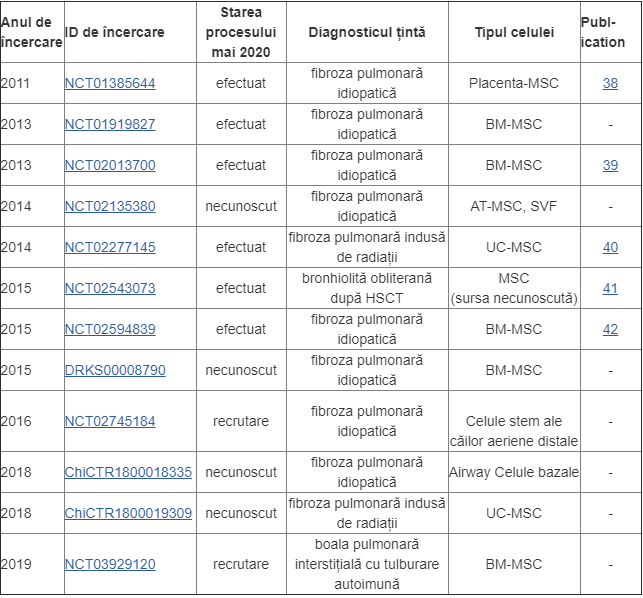
Există o nevoie de sănătate publică pentru studii clinice care vizează în mod specific fibroza pulmonară indusă de COVID-19. Acesta este un joc cu totul nou, după cum se spune în această afirmație, deși studiile pre-clinice și clinice anterioare ale terapiei MSC oferă unele orientări. Știm din studii preclinice pe animale că există mecanisme de acțiune prin care MSC poate fi terapeutic atât pentru leziuni pulmonare acute, cât și cronice. Știm din studiile clinice anterioare pentru alte afecțiuni pulmonare că siguranța MSC intravenoasă este bine stabilită, inclusiv siguranța dozelor mari și a dozelor multiple. După cunoștința noastră, un singur proces de terapie genică și celulară a fost lansat până în prezent, care vizează fibroza la supraviețuitori de COVID-19: Healeon Medical din Montana a înregistrat NCT04326036 la 30 martie 2020.
Considerăm că producătorii de produse MSC și clinicile care furnizează terapie MSC ar trebui să mobilizeze studiile pentru fibroza COVID-19 la fel de entuziast, cum au abordat ARV COVID-19. În timp ce studiile terapiei cu MSC pentru faza acută a infecției cu COVID-19 necesită acces imediat la pacienții care sunt spitalizați pe ventilatoare, tratamentul fibrozei la supraviețuitori de COVID-19 poate fi efectuat în timp într-un cadru ambulatoriu. Aproape toate aspectele efectuării unui studiu clinic cu MSC sunt mai fezabile pentru fibroza supraviețuitoare
Concluzii
Vedem o nouă oportunitate pentru terapia MSC: tratarea supraviețuitorilor de COVID-19 pentru fibroza pulmonară în ambulatoriu. Acest mediu oferă posibilitatea de a oferi pacienților mai multe doze de MSC în timp și de a colecta înregistrări detaliate ale performanței funcției pulmonare. Până în prezent, cea mai mare parte a industriei celulelor stem a conceput tratamente pentru pacienții bolnavi acut de COVID-19. Dar accesul la pacienții acute cu COVID-19 în spitale este complex și există multe efecte confuze care se întâmplă în același timp, ceea ce îngreunează administrarea terapiei MSC sau măsurarea impactului terapiei MSC. Pe măsură ce prima undă a acestei pandemii trece, există o conștientizare din ce în ce mai mare că mulți supraviețuitori de COVID-19 suferă de sechele prelungite, inclusiv fibroza pulmonară.Sperăm că mai multe spitale și clinici vor lua sugestia noastră de a dezvolta programe de tratament pentru supraviețuitorii COVID-19.
Sursa : https://celltrials.org/news/role-msc-treat-coronavirus-patients-part-2-fibrosis-survivors